A través de la orina eliminamos residuos residuos del trabajo celular, sustancias indeseables y el exceso de agua en la sangre. Es un líquido de color más o menos amarillento, cuya densidad y cantidad dependen de cada organismo, su equilibrio, la cantidad de agua ingerida y las actividades realizadas.
Por lo general, la orina de una persona sana está compuesta en un 95% por agua, la que a su vez contiene sustancias disueltas que el cuerpo no necesita y desecha. Destacan la urea (sustancia formada en el hígado derivada de la destrucción de las proteínas) que alcanza un 3%, mientras que el 2% restante corresponde a sustancias minerales, como el potasio, sodio, cloro, iones de fosfato y sulfato, ácido úrico y creatinina (desecho de la creatina, elemento muscular). Diariamente y en condiciones normales, un adulto elimina entre 1.200 y 1.500 cm3 de orina.
Formación de la orina
La nefrona tiene un papel vital en la formación de los desechos urinarios. Es allí donde realmente se seleccionan las sustancias que más tarde, tras recorrer un sinuoso camino, se transformarán en orina.
El filtrado de la sangre comienza cuando los capilares glomerulares alojados en la cápsula de Bowman filtran por primera vez la sangre. Tras este proceso, la sangre conserva sus células y algunas macromoléculas (como la albúmina). El líquido resultante se denomina orina primaria, la que cuenta con una baja concentración.
Posteriormente, el filtrado glomerular pasa por el tubo contorneado proximal, lugar donde se reabsorben cerca del 80% de las sustancias filtradas y que continúan transitando, por nuestro torrente sanguíneo. Entre ellas destacan el sodio, agua, glucosa, aminoácidos, calcio, fosfato y potasio.
Siguiendo su recorrido de limpieza, nos encontramos con el asa de Henle. En su porción descendente reabsorbe agua, mientras que en la ascendente se encarga de captar algunos iones. El filtrado que llega al tubo contorneado distal ya ha perdido todas las sustancias vitales para el organismo y solo conserva los residuos y el exceso de agua. En conjunto, estos dos últimos componentes formarán la orina, que en la parte final del conducto urinífero se volverá más concentrada.
Hay que destacar que todos los elementos que son reabsorbidos en las distintas porciones de la nefrona pasan al torrente sanguíneo, mientras que el líquido resultante de la filtración llegará hacia la pelvis interior del riñón y, posteriormente, será conducido hacia las vías urinarias para su evacuación.
Micción
La micción corresponde al proceso mediante el cual la vejiga urinaria vacía su contenido, y con ello elimina todas las sustancias inservibles presentes en la orina.
Como vimos antes, la vejiga es un órgano de almacenamiento que solo soporta hasta una cierta cantidad de orina, antes de evacuarla. En este momento se ponen en funcionamiento una serie de mecanismos capaces de lograr la micción. Aquí, los principales involucrados son los músculos de la pared de la vejiga, así como también los que se alojan en el suelo de la pelvis.
Cuando la bolsa muscular alcanza su umbral de almacenamiento (aproximadamente, entre los 200 y 300 cm3) y de capacidad de estiramiento, una serie de receptores nerviosos ubicados en su pared envían impulsos hacia la médula espinal. Así, de manera refleja (reflejo miccional) se envían señales de retorno que le ordenan al esfínter interno de la vejiga (anillo muscular situado entre la vejiga y la uretra) que se relaje, paralelamente, nuestro cerebro recibe indicaciones que provocan el deseo de orinar.
Entre la sensación y la micción misma, ocurre un proceso que manejamos conscientemente. A pesar de que los músculos de las paredes de la vejiga no se encuentran bajo control voluntario, sí lo están aquellos que se encuentran debajo de ellos, en el suelo de la pelvis. Gracias a ellos podemos controlar el vaciamiento de la vejiga urinaria, otorgando un cierto lapso de tiempo entre las ganas que sentimos de orinar y el momento exacto de la micción.
Purificación artificial
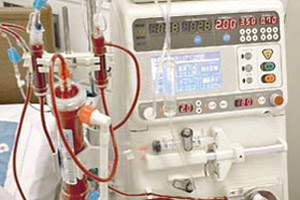
Existe un mecanismo artificial capaz de realizar un trabajo similar al filtrado que efectúan los riñones y que se conoce como diálisis. Esta se utiliza, principalmente, cuando existe una insuficiencia renal crónica o aguda.
Consiste en purificar la sangre, por medio de una máquina, haciéndola pasar a través de una membrana semipermeable alojada en una red de tubos e inmersa en una solución especial llamada dializado. Una vez que el flujo sanguíneo comienza a transitar, dicha membrana es capaz de captar las moléculas más pequeñas, correspondientes a sustancias de desecho y urea, entre otros compuestos, los que permanecen en el dializado, listos para ser eliminados; mientras tanto, las moléculas de mayor tamaño (como las células sanguíneas y las proteínas plasmáticas) son retenidas y devueltas a la sangre.
Actualmente, existen dos tipos de diálisis: la hemodiálisis y la diálisis peritoneal, diferenciadas por el tipo de membrana utilizada en la recolección de desechos.
La hemodiálisis consiste en acceder a un conducto sanguíneo (se realiza una intervención para crear una fístula arteriovenosa, unión de una arteria y una vena) a la altura del brazo, el cual será conectado a una máquina especializada para la filtración de la sangre. Esta la drena, «lava», en la solución de dializado y, posteriormente, la devuelve libre de sustancias de desecho.
La diálisis peritoneal, en cambio, se caracteriza por utilizar una membrana semipermeable propia del cuerpo humano: el peritoneo. Esta capa serosa, que recubre las paredes de la cavidad abdominal y pelviana, es capaz de filtrar la sangre; durante el procedimiento, los productos de desecho pasan desde los capilares (que recubren la cavidad peritoneal) hacia el líquido de dializado. Al paciente se le inserta una cánula en la parte baja del abdomen, por donde es inyectado el líquido que captará las sustancias de desecho.







 Muere Alejo Carpentier
Muere Alejo Carpentier